مرض قند قسمت دوم
مرض قند و پرهیز غذایی
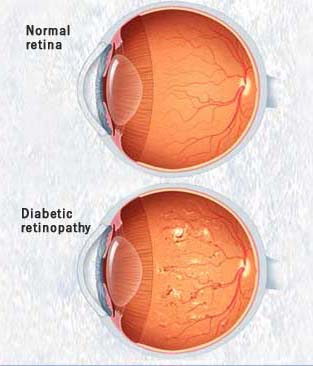
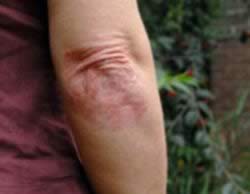
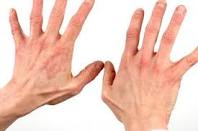
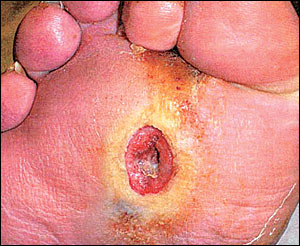
بسیاری از افرادی که بعد از سن ۴۰ سالگی دچار دیابت میگردند با رعایت یک رژیم غذایی مشتمل بر مصرف سبزیجات، غلات کامل، حبوبات و ماهی ومحدود کردن شدید فراوردههای شیرینی پزی و شکر و محدود کردن دریافت کربوهیدرات میتوانند حال خود را بهبود بخشند. بسیاری از کسانی که دچار دیابت شدهاند انسولین مصرف میکنند آنها توانایی کافی برای پاسخ دادن به انسولین را ندارند و این امر به علت وزن بالا و مصرف زیاد قندهای تصفیه شده از سوی آنهاست. اولین دستور برای برطرف کردن این حالت استفاده از دانههای کامل به جای فرآوردههای شیرینی و نان پزی است. این امر علاوه بر اینکه به شما احساس خوبی میدهد کمک خواهد کرد تا کمتر بخورید و همچنین باعث محدود کردن دریافت مهمترین منبع دریافت چربیها خواهد گردید.برپایه پژوهشهایی که در اروپا انجام گرفتهاست نشان داده شده که دریافت مقادیر بسیار زیاد پروتئین به کلیههای یک فرد دیابتی آسیب وارد میکند بنابراین دیابتیها باید از مقادیر کمتر گوشت و ماكيان و تخم مرغ استفاده نمایند.همچنین تحقیقات اخیر نشان میدهد که کربوهیدراتهای تصفیه شده میزان نیاز به انسولین را افزایش و چربیهای غیر اشباع تکپیوندی و چندپیوندی موجود در سبزیجات و چربیهای امگا-۳ موجود در روغن ماهی و همچنین استفاده از آرد کامل و دانههای کامل بجای آرد تصفیه شده نیاز به انسولین را کاهش میدهد. سطح بالای قند خون بعد از صرف غذا موجب میشود که قندها به یاختهها چسبیده و تبدیل به مادهای سمی (برای یاختهها) بنام سوربیتول شوند که این ماده به اعصاب و کلیه و رگها و قلب آسیب خواهد رساند. برای اینکه از بالا رفتن زیاد سطح خون جلوگیری کنید نانها و شیرینیهای تهیه شده از غلات کامل را بجای نان و شیرینیهای معمولی که از آرد تصفیه شده تهیه میشوند، استفاده نمایید و از شکر سر سفره خودداری کنید و مصرف میوه را فراموش نکنید. زخمهای دیابتی زخمهای دیابتی، جراحتهایی در پوست، چشم، اعضای موکوسی و یا یک تغییر ماکروسکوپی در اپیتلیوم نرمال افراد دیابتی تیپ ۱ و ۲ میباشد. بیش از ۷۵ ٪ افراد دیابتی، مبتلا به زخمهای دیابتی هستند که در آمریکا بیش از ۸۰ ٪ آنها منجر به قطع عضو میشوند که در صورت مراجعه به خوبی درمان میشدند. اتیولوژی زخمهای دیابتی شامل موارد بسیاری است. در یک مطالعه، ۶۳ ٪ از زخم های دیابتی به ۳مورد نوروپاتی حس محیطی، دفرمیتی و تروما نسبت داده شدهاند. زخمها در هنگام بروز، مستعد عفونت هستند (اگرچه عفونت به ندرت در اتیولوژی زخمهای دیابتی دخالت دارد). این جراحتها معمولابه دلیل زخمهای اولیه، التهاب، عفونت و یا شرایطدارویی ایجاد میشوند که سلامتی را به خطرمیاندازند. دیگر دلایل ایجاد این زخمها شامل موارد زیر میباشند: ۱. عفونت ثانویه به وسیله باکتری، قارچ و یا ویروس ۲. ضعف شدید بیمار ۳. تاخیر در بهبودی عوامل خطر: عوامل خطر موجود در ایجاد این عارضه که جزء فاکتورهای پاتو ژن هستند شامل موارد زیر م یباشند: جنس مذکر، فقدان حساسیت محافظتی به سبب نوروپاتی، نارسایی شریانی، تغییر شکل پا و تشکیل کالوس در نتیجه فشارهای مرکزی، نوروپاتی زخمهای دیابتی اتونومیک که منجر به کاهش عرق و خشک شدن پوست میشود، محدود شدن حرکت مفاصل، چاقی، کنترل ضعیف گلوکز، پوشش نامناسب پا که منجر به ترک خوردگی پوست میشود، سابئابت بیش از ۱۰ سال، نوروپاتی حسی (این نوروپاتی مانع از انجام مکانیسمهای دفاع طبیعی بدن میشود و بیمار را در معرض آسیبهای عمده یا آسیبهای کوچک و یا مکرر قرار میدهند در حالی که بیمار غالبا این آسیبها را حس نمیکند)، ادم، سابقه مصرف سیگار. علایم علایم شایع در عفونتهای پا ی دیابتی شامل موارد زیر است: - میخچه، کالوس - بونیون ۱ (برآمدگی غیر طبیعی بر روی سطح داخلی اولین استخوان متاتارس که همراه با تشکیل بورس بوده و موجب جابجایی انگشت بزرگ پا میشود)، ناخن چکشی ۲، یا سایر ناهنجاریهای استخوان پا - تب، قرمزی، ادم یا دیگر علایم عفونت - باف تی که روی محل جدید عفونت به وجود (scar) میآید - زخمهای پا که در ا ثر آسیب عصبی یا جریان خون ضعیف به وجود میآیند (زخمها اغلب بالا ی قوزک یا زیر شست و یا در محلی از پا که ناشی از نامناسب بودن کفش است، تشکیل میشود). - تغییر شکل عضلات، پوست یا استخوان پا در اثر آسیب عصبی و گردش خون ضعیف - کند بودن مراحل بهبود زخم گردآوری و انتشار : پایگاه تخصصی دیابت ایران |
توسط : diabeti در تاریخ : 17-11-1391, 20:03 بازدیدها : 4671
بازدید کننده گرامی ، بنظر می رسد شما عضو سایت نیستید
پیشنهاد می کنیم در سایت ثبت نام کنید و یا وارد سایت شوید .
پیشنهاد می کنیم در سایت ثبت نام کنید و یا وارد سایت شوید .